Among physical illnesses (diseases), those that are greatly ameliorated or aggravated by stress (psychosocial factors) are called psychosomatic disorders/psychosomatic disease/psychosomatic illness. [The terms ‘psychosomatic disorder’ are used in the broadest sense and ‘psychosomatic disease’ or ‘psychosomatic illness’ in the sense of specific illnesses.] Psychosomatic medicine approaches psychosomatic disorders by considering the relationship between the mind and the body.
Definition of Psychosomatic Disorders
The Japanese Society of Psychosomatic Medicine (1991) defines it as follows,
Among physical diseases, psychosocial factors are closely involved in the onset and course of the disease, and organic or functional disorders are recognized.
Japanese Society of Psychosomatic Medicine (1991)
Take the condition “chronic gastritis”.
Gastritis is now largely caused by H. pylori, but it can also be influenced by drugs such as aspirin. It is also influenced by diet, psychological factors such as worry and anxiety, alcohol consumption, smoking and physical constitution. Incontinent eating habits (overeating or drinking too much) can cause gastritis.
In other words, psychosocial factors such as stress may play a major role in the onset and course of gastritis (circled in red on the right side of the figure), while others, such as H. pylori and drugs, may not be so relevant (circled on the left side of the figure).
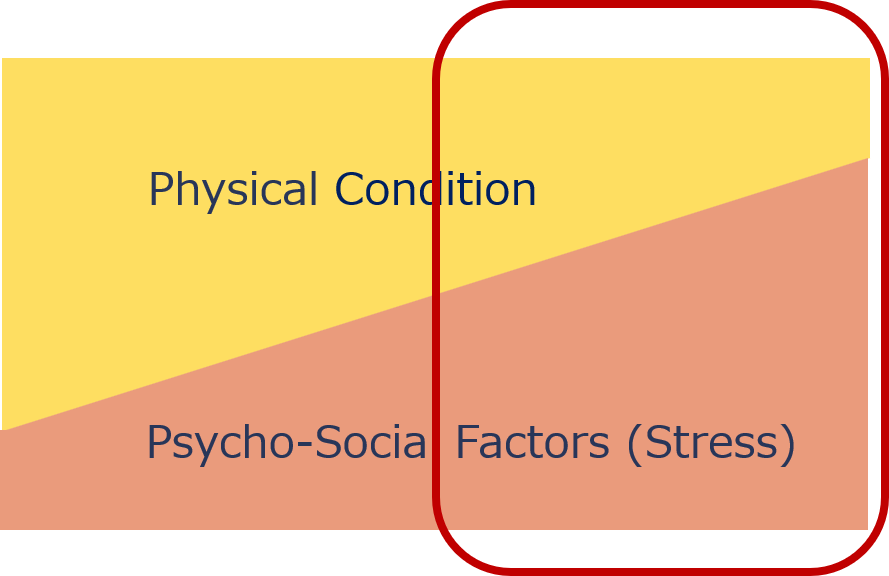
In cases that are largely related, the aspect of psychosomatic illness is significant, so in Japan, it is described as “chronic gastritis (psychosomatic disorders)” as an insurance injury or disease name, and can be treated as a psychosomatic disorders.
Are All Diseases Psychosomatic?
Since ancient times, it has been said that “sickness begins with the mind,” and any disease is affected to a greater or lesser extent by stress and other psychosocial influences. In other words, all diseases are psychosomatic.
For example, a coronavirus infection can have a poor course due to a lowered immunity, or a mild illness if the immunity is high. This immunity is greatly affected by stress. However, infectious diseases are not often treated as psychosomatic disorders. If a psychosomatic aspect of the disease is present, but the degree of psychosomatic illness is small or has little clinical significance, it is not appropriate to treat it as a psychosomatic disorders.
Changes in Disease Structure
Since ancient times, there have been a variety of diseases, and a certain percentage of these diseases had psychosocial aspects, but with the increasing complexity of society and other factors, the percentage of diseases for which psychosocial aspects should be considered has increased.
In developing and other countries where orthodox medicine is still a problem, the focus is still on public health and conventional approaches to disease. However, in highly complex societies, especially in developed countries, lifestyle and chronic diseases are on the rise, and the proportion of stress-related diseases is increasing every year. It can be said that as medical science has advanced and many diseases have become treatable, there has been a relative increase in complex diseases.
In the midst of these changes in disease structure, psychosomatic medicine have become necessary to deal with the interactions between stress or psychosocial aspects of disease.
(Kanbara K, Psychosomatic Labo/ LABs Psychosomatic Medicine, https://bodythinking.net/en/column/psychosomatic-disease/, April 2022)